Sick病気について
下痢
下痢症には急性下痢症と慢性下痢症があります。急性下痢症は発症から間もない、急に発症したものを指します。原因としては感染性(細菌やウイルスなどの感染)と非感染性(食事の影響、アレルギー、循環障害)があります。治療は原因によって抗生剤や水分摂取など適切に行うことで改善が期待できます。慢性腸炎は長期に続く、緩やかに悪化していく下痢症が多いです。原因としては胃疾患(胃術後など)、大腸癌、炎症性腸疾患(潰瘍性大腸炎やクローン病など)、消化吸収不良(吸収不良症候群など)、腸管運動障害(過敏性腸症、膠原病、神経性など)、代謝内分泌(甲状腺機能亢進症、糖尿病など)、放射線など様々です。検査を適切に行い、診断、治療をすることで症状改善に結びつきます。長期にお悩みの方はご相談ください。

胃酸逆流(胃食道逆流症:GERD)
主に胃の中の酸が食道へ逆流することにより、胸やけや呑酸(酸っぱい液体が上がってくる感じ)などの不快感を自覚します。胸が詰まるような痛み、のどの違和感や慢性的に咳が持続する場合もあります。胃酸の逆流は食後2~3時間までに起こることが多いとされます。
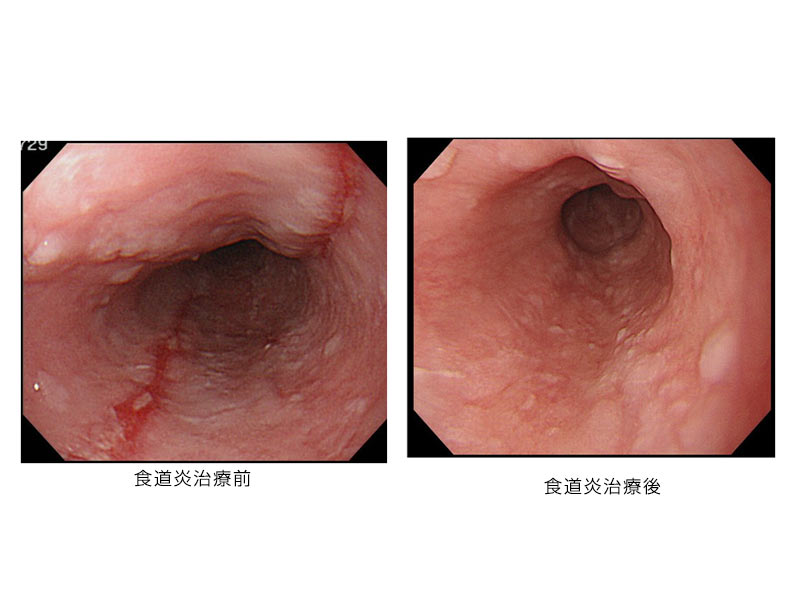
胃食道逆流症には、①食道炎(食道粘膜のただれ)がなく自覚症状のみのタイプ(非びらん性胃食道逆流症)、②食道炎があり、かつ自覚症状があるタイプ、③自覚症状はなく、食道炎のみの3種類に分けられます。
胃食道逆流症は食事が十分に楽しめない、よく眠れない、症状のため仕事がはかどらない、会社を休んでしまうなど日常生活に影響を及ぼすため適切な対処が必要です。生活習慣を見直したり(食べ過ぎ・高脂肪食摂取・就寝前の食事、過体重等)、適切な薬で多くは症状や食道炎が改善し、精神的、社会活動的な満足度も改善します。食道炎の有無は胃カメラ検査で診断が可能です。自覚症状が無くとも食道炎が長期に及ぶことで食道癌になる恐れもありますのでご心配な方は相談ください。治療薬には胃酸分泌抑制薬(胃薬)、消化管運動改善薬や漢方薬などがあります。最初に胃薬を使用することが多いですが効果の弱い方では薬剤変更や上乗せを行います。改善が見られた場合は不用意な長期服用は行わず、内服中止や症状の出そうなときに内服するオンデマンド療法などが用いられます。
腸内細菌叢(腸内フローラ)と病気
腸内細菌叢は体の中で様々な重要な役割を担っています。感染防御、腸の免疫を正常に保つなどを行うことで疾患の発症を抑制しています。近年、腸内細菌叢の異常は便秘、炎症性腸疾患、大腸癌、脂肪肝、動脈硬化、肥満、糖尿病、アレルギー疾患など様々な疾患と関連が報告されています。腸内細菌叢の多様性の低下(Dysbiosis)は病気の発症と関連し、その予防として薬品以外にも保健機能食品や一般食品に至るまで様々なものが取り上げられ、商品化されています。腸内細菌叢の分布は人それぞれ異なることもあり、必ず効果のある食品や薬品は未だ明らかとなっていません。個々の状態に応じて生活習慣を見ていく必要があります。また胃薬(PPI)や痛み止め(NSAIDS)などの薬剤は胃腸へ影響を与えることが知られており、腸内細菌叢にも影響を与えることが知られています。
著者情報
学歴
山梨大学医学部 卒業
山梨大学大学院博士課程修了
(研究課題:クローン病における便中カルプロテクチンと小腸バルーン内視鏡の関連)
主な職歴
山梨大学医学部附属病院 第1内科
山梨県立中央病院 消化器内科
東京医科歯科大学 消化器内科/炎症性腸疾患センター
所属学会・資格
日本内科学会 認定医
日本消化器病学会 専門医
日本内視鏡学会 専門医
日本消化管学会(胃腸科)専門医
日本炎症性腸疾患学会
難病指定医
小児慢性特定疾病指定医
